Was ist eine nekrotisierende Enterokolitis (NEC)?
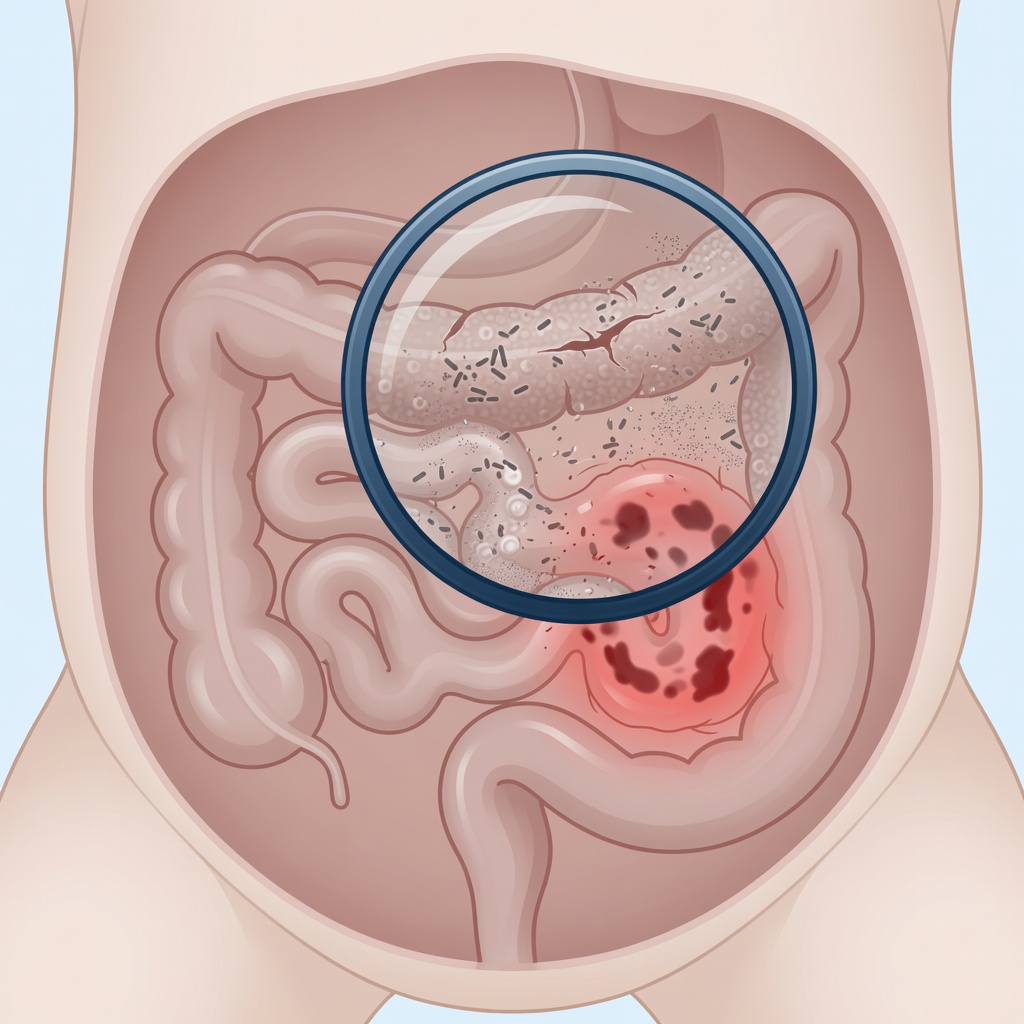
Die nekrotisierende Enterokolitis – kurz NEC – ist eine schwere entzündliche Darmerkrankung, bei der Teile des Darms absterben können. Sie betrifft vor allem sehr kleine Frühgeborene mit einem Geburtsgewicht unter 1.500 Gramm. Bei diesen Kindern tritt eine NEC in etwa fünf bis zehn Prozent der Fälle auf.
Die Erkrankung kann unterschiedlich schwer verlaufen: Manche Babys erholen sich mit konservativer Therapie (Antibiotika, Nahrungspause) vollständig, während in schwereren Fällen eine Operation notwendig wird. Je früher eine NEC erkannt wird, desto besser sind die Chancen auf einen guten Verlauf.
Reife Neugeborene erkranken selten an einer NEC – und wenn, dann meist in den ersten Lebenstagen. Bei sehr kleinen Frühchen kann sie dagegen noch innerhalb der ersten Lebenswochen auftreten.
Wer ist besonders gefährdet?
Das Risiko für eine NEC steigt, je unreifer dein Baby bei der Geburt ist. Besonders gefährdet sind extrem früh geborene Babys – also Kinder, die vor der 28. Schwangerschaftswoche oder mit einem Geburtsgewicht unter 1.000 Gramm zur Welt kommen. Auch Babys mit intrauteriner Wachstumsverzögerung (IUGR) – die schon im Mutterleib zu klein waren – tragen ein erhöhtes Risiko.
Weitere Risikofaktoren sind Formulanahrung statt Muttermilch sowie Sauerstoffmangel während oder nach der Geburt. Babys mit angeborenen Herzfehlern, die zu einer verminderten Darmdurchblutung führen können, sind ebenfalls gefährdeter. Auch bestimmte Medikamente und eine längere Antibiotika-Gabe in den ersten Lebenstagen können das Risiko erhöhen, weil sie die noch unreife Darmflora deines Babys stören.
Wie entsteht eine NEC?
Die Entstehung einer NEC ist nicht auf eine einzelne Ursache zurückzuführen – mehrere Faktoren spielen zusammen:
Unreife des Darms: Bei Frühgeborenen ist die Darmschleimhaut noch nicht vollständig ausgebildet. Die Barrierefunktion ist eingeschränkt, und die lokale Immunabwehr arbeitet noch nicht zuverlässig. Dadurch können Bakterien leichter in die Darmwand eindringen.
Durchblutungsstörung (Ischämie): Sauerstoffmangel – etwa bei einer schweren Anpassungsstörung nach der Geburt, bei Apnoen (Atemaussetzern) oder einem offenen Ductus arteriosus (persistierender Ductus Botalli) – kann die Darmwand schädigen. Auch eine Frühgeborenenanämie mit vermindertem Blutvolumen kann die Durchblutung des Darms beeinträchtigen.
Gestörte Darmflora (Dysbiose): Der Darm eines gesunden, reifen Neugeborenen wird nach der Geburt rasch von schützenden Bakterien besiedelt – vor allem Bifidobakterien. Bei Frühgeborenen verläuft diese Besiedlung oft verzögert oder gestört. Stattdessen können sich potenziell schädliche Bakterien wie Enterokokken (eine Bakteriengattung, die natürlicherweise im Darm vorkommt) übermäßig vermehren und eine Entzündung auslösen.
Auch gastrointestinale Virusinfektionen – etwa mit Rotaviren oder Enteroviren (eine Virusfamilie, zu der unter anderem Coxsackie- und Echoviren gehören) – können die Darmflora zusätzlich stören und eine NEC begünstigen. Wichtig: Enterokokken (Bakterien) und Enteroviren (Viren) klingen ähnlich, sind aber grundverschieden – beide können jedoch bei der Entstehung einer NEC eine Rolle spielen.
Weitere Risikofaktoren sind ein zu schneller Nahrungsaufbau (mehr als 30 ml/kg pro Tag), hoch konzentrierte Formulanahrung und eine längere Antibiotika-Behandlung, die die gesunde Darmflora zusätzlich schwächt.
Welche Symptome zeigen sich bei NEC?
Der Beginn einer NEC ist oft schleichend. Nicht immer ist sofort klar, dass es sich um eine NEC handelt – die Symptome ähneln anfangs einer Nahrungsunverträglichkeit oder Infektion. Deshalb ist es wichtig, dass du als Mama oder Papa die Warnsignale kennst:
Das typischste Zeichen ist ein geblähter, harter Bauch. Oft trinkt dein Baby schlechter oder verweigert die Nahrung ganz. Es kann zu grünlichem oder galligem Erbrechen kommen. Manchmal findet sich Blut im Stuhl – sichtbar oder im Test nachweisbar. Auch häufigere Apnoen und Bradykardien (Atemaussetzer und Herzfrequenzabfälle) können auftreten. Das Kind wirkt matt, reagiert weniger und hat ein blass-graues Hautkolorit.
Wenn dir so etwas auffällt, informiere sofort die Pflegekräfte oder Ärzte. Eine frühzeitige Erkennung kann entscheidend für den Verlauf sein.
Die Stadien einer NEC (Bell-Klassifikation)
Die Schwere einer NEC wird nach der sogenannten Bell-Klassifikation eingeteilt. Sie hilft dem Behandlungsteam, die richtige Therapie zu wählen.
Stadium I – Verdacht auf NEC: Dein Baby zeigt erste Anzeichen: Der Bauch ist leicht gebläht, es spuckt häufiger, die Körpertemperatur ist instabil. Im Röntgenbild ist noch nichts Eindeutiges zu sehen. In diesem Stadium reicht es oft, die Nahrung zu pausieren und engmaschig zu beobachten.
Stadium IIA – Gesicherte NEC, mild: Die Symptome werden deutlicher. Der Bauch ist stärker aufgetrieben, es zeigt sich Blut im Stuhl. Im Röntgenbild sieht man typische Veränderungen – sogenannte Pneumatosis intestinalis (Gaseinschlüsse in der Darmwand). Die Behandlung beginnt mit Antibiotika und vollständiger Nahrungspause.
Stadium IIB – Gesicherte NEC, fortgeschritten: Dein Kind zeigt zusätzlich Zeichen einer beginnenden Blutvergiftung (Sepsis): Kreislaufinstabilität, sinkende Sauerstoffsättigung, veränderte Blutwerte. Der Zustand muss intensivmedizinisch überwacht werden. Manche Kinder erholen sich noch unter konservativer Therapie, bei anderen wird eine Operation notwendig.
Stadium IIIA – Schwere NEC mit Bauchfellentzündung: Es ist zu einem Darmdurchbruch (Perforation) gekommen. Im Bauchraum findet sich freie Luft – ein sicheres Zeichen, dass die Darmwand durchgebrochen ist. In diesem Stadium ist eine Operation zwingend notwendig.
Stadium IIIB – Schwere NEC, lebensbedrohlich: Dein Baby ist kreislaufinstabil, die Organe arbeiten nicht mehr ausreichend (Multiorganversagen). Es handelt sich um einen absoluten Notfall. Die chirurgische Versorgung muss sofort erfolgen – dabei wird das abgestorbene Darmgewebe entfernt und häufig ein vorübergehender Anus praeter (künstlicher Darmausgang) angelegt.
Wichtig zu wissen: Nicht jede NEC verläuft bis Stadium III. Viele Babys werden bereits in Stadium I oder II erfolgreich behandelt.
Wie wird eine NEC festgestellt?
Das Behandlungsteam achtet auf die oben beschriebenen klinischen Zeichen – allen voran einen geblähten, berührungsempfindlichen Bauch in Kombination mit Trinkschwierigkeiten oder Blut im Stuhl.
Um die Diagnose zu sichern, werden in der Regel folgende Untersuchungen durchgeführt:
Röntgenaufnahme des Bauchs: Sie zeigt typische Veränderungen je nach Stadium – von erweiterten Darmschlingen über Gaseinschlüsse in der Darmwand (Pneumatosis intestinalis) bis hin zu freier Luft im Bauchraum bei einer Perforation.
Ultraschall (Sonographie): Ergänzend zur Röntgenaufnahme kann eine Ultraschalluntersuchung helfen, frühe Veränderungen zu erkennen – etwa eine verdickte Darmwand oder eine verminderte Durchblutung.
Blutuntersuchungen: Entzündungsparameter (CRP, Procalcitonin), ein Abfall der Blutplättchen (Thrombozytopenie) und eine metabolische Azidose (Säure-Basen-Verschiebung) liefern wichtige Hinweise auf den Schweregrad.
Behandlung: Konservative Therapie (Stadium I–IIA)
In den früheren Stadien wird die NEC konservativ – also ohne Operation – behandelt. Das Ziel ist, den Darm zu entlasten und die Entzündung zu bekämpfen:
Sofortiger Nahrungsstopp: Dein Baby bekommt für 7 bis 14 Tage keine Nahrung über den Mund oder die Magensonde. Stattdessen wird es vollständig über die Vene ernährt (totale parenterale Ernährung). Das klingt beunruhigend, ist aber notwendig, damit der Darm sich erholen kann.
Offene Magensonde: Über die Sonde werden Magensekret und Luft abgeleitet, um den Druck im Bauch zu verringern.
Antibiotika: Eine Breitspektrum-Antibiotikatherapie – typischerweise eine Kombination aus Ampicillin, Gentamicin und Metronidazol – wird direkt über die Infusion gegeben.
Engmaschige Überwachung: Der Bauchumfang wird regelmäßig gemessen, Röntgen- und Blutkontrollen wiederholt. So kann das Team schnell reagieren, wenn sich der Zustand verschlechtert.
Die gute Nachricht: Viele Babys erholen sich unter dieser Therapie vollständig, ohne dass eine Operation nötig wird.
Behandlung: Chirurgische Therapie (Stadium IIB–III)
Wenn sich der Zustand trotz Antibiotika verschlechtert oder es zu einem Darmdurchbruch kommt, muss operiert werden. Das ist für Eltern ein furchtbarer Moment – aber die Chirurgie rettet Leben.
Laparotomie (Baucheröffnung): Der Chirurg öffnet den Bauchraum, entfernt das abgestorbene Darmgewebe und spült die Bauchhöhle. Wenn größere Darmabschnitte betroffen sind, wird häufig ein vorübergehender Anus praeter angelegt – ein künstlicher Darmausgang, über den der Stuhl in einen Beutel abgeleitet wird. Zur Stomaversorgung wirst du vom Pflegeteam angeleitet.
Peritoneal-Drainage: Bei sehr instabilen, extrem kleinen Frühchen kann als Notfallmaßnahme zunächst eine Drainage gelegt werden, um Flüssigkeit und Luft aus dem Bauchraum abzulassen – ohne große Operation. Oft folgt später dennoch eine Laparotomie.
Nach der Operation liegt ein langer Weg vor euch: Dein Baby braucht über Wochen eine parenterale Ernährung, bevor der Kostaufbau schrittweise wieder beginnen kann. Aber Schritt für Schritt erholen sich die meisten Kinder.
Prävention: Was schützt vor NEC?
Die beste Nachricht in diesem Artikel: Es gibt wirksame Maßnahmen, die das Risiko für eine NEC deutlich senken. Und du als Mama oder Papa kannst aktiv dazu beitragen.
Muttermilch – der wichtigste Schutzfaktor
Muttermilch ist die wichtigste Maßnahme zur Vorbeugung einer NEC. Studien zeigen, dass Muttermilch-Ernährung das NEC-Risiko um mehr als die Hälfte senken kann im Vergleich zu Formulanahrung. Dieser Effekt ist dosisabhängig: Je mehr Muttermilch dein Baby bekommt, desto besser der Schutz.
Die Schutzwirkung beruht auf mehreren Faktoren: Immunglobulin A (IgA) stärkt die Darmbarriere und bleibt auch beim Einfrieren weitgehend erhalten. Lactoferrin und Lysozym hemmen schädliche Bakterien. Oligosaccharide fördern das Wachstum gesunder Darmbakterien wie Bifidobakterien. Und verschiedene Wachstumsfaktoren unterstützen die Reifung der Darmschleimhaut.
Frische Muttermilch wirkt dabei am besten, weil alle Schutzstoffe intakt sind. Eingefrorene Muttermilch behält einen Großteil des schützenden IgA, verliert aber einige lebende Immunzellen. Pasteurisierte Spendermilch (Donor-Milch) aus einer Frauenmilchbank büßt durch die Erwärmung weitere Schutzfaktoren ein – ist aber immer noch Formulanahrung vorzuziehen.
Deshalb ist es so wichtig, auch auf der Intensivstation früh mit dem Abpumpen zu beginnen – selbst wenn dein Baby die Milch anfangs nur in kleinsten Mengen über die Sonde bekommt.
Probiotika
Die Forschung zeigt klar: Probiotika können das NEC-Risiko bei Frühgeborenen ebenfalls deutlich senken. Eine große Cochrane-Übersichtsarbeit aus dem Jahr 2023 fasst die Ergebnisse zahlreicher Studien zusammen und kommt zu dem Schluss, dass vor allem Mehrstamm-Präparate (Bifidobacterium und Lactobacillus in Kombination) wirksam sind.
In der Praxis nutzen viele Perinatalzentren in Deutschland Probiotika bereits routinemäßig bei sehr kleinen Frühgeborenen – allerdings gibt es noch keinen einheitlichen Standard. Frag ruhig beim Behandlungsteam nach, ob in eurem Zentrum Probiotika gegeben werden.
Behutsamer Nahrungsaufbau
Ein standardisierter, langsamer Kostaufbau schützt ebenfalls. Dabei wird die Nahrungsmenge pro Tag nur vorsichtig gesteigert – bei extrem kleinen Frühchen typischerweise um 15 bis 20 Milliliter pro Kilogramm Körpergewicht und Tag. Schon kleine Mengen Muttermilch ab dem ersten oder zweiten Lebenstag (sogenanntes Trophic Feeding) fördern die Darmreifung, ohne das NEC-Risiko zu erhöhen.
Langzeitfolgen: Was kommt nach einer NEC?
Wenn dein Baby eine NEC überstanden hat, fragst du dich natürlich: Was bedeutet das für die Zukunft? Das hängt vor allem vom Schweregrad ab.
Nach leichter NEC (Stadium I–IIA)
Viele Kinder, deren NEC früh erkannt und konservativ behandelt wurde, erholen sich vollständig. Der Darm heilt ab, und langfristig sind keine Einschränkungen zu erwarten. Der Nahrungsaufbau wird nach der Erholung schrittweise wieder begonnen.
Nach schwerer NEC mit Operation
Wenn größere Darmabschnitte entfernt werden mussten, kann ein Kurzdarmsyndrom entstehen. Das bedeutet, dass der verbleibende Darm nicht genügend Nährstoffe aufnehmen kann. Diese Kinder brauchen über Monate – manchmal Jahre – eine unterstützende Ernährung über die Vene (parenterale Ernährung), häufig über einen Port. Dein Behandlungsteam und ein spezialisiertes Ernährungsteam begleiten euch dabei.
Auch Darmstenosen (Verengungen) können als Spätfolge auftreten – selbst bei Kindern, die nicht operiert wurden. Vernarbtes Gewebe verengt den Darm, was zu wiederkehrenden Bauchschmerzen oder Verdauungsproblemen führen kann. In manchen Fällen ist ein weiterer Eingriff notwendig.
Entwicklung und Nachsorge
Kinder nach schwerer NEC haben ein etwas erhöhtes Risiko für Entwicklungsverzögerungen – allerdings ist das bei Frühgeborenen insgesamt ein Thema und nicht allein auf die NEC zurückzuführen. Regelmäßige Nachsorge in einem Sozialpädiatrischen Zentrum (SPZ) hilft, mögliche Auffälligkeiten früh zu erkennen und zu fördern.
Was du beobachten solltest: Wachstum und Gewichtsentwicklung, das Stuhlverhalten und ob dein Kind Bauchschmerzen hat. Bei Auffälligkeiten sprich deinen Kinderarzt oder das SPZ an.
Häufige Fragen zur NEC
Ist NEC heilbar?
Ja. In den meisten Fällen erholen sich die Babys vollständig – besonders wenn die NEC früh erkannt und behandelt wird. Auch nach einer Operation haben die meisten Kinder eine gute Prognose.
Kann mein Kind nach NEC normal essen?
Bei den meisten Kindern ja, vor allem nach leichter NEC. Bei einem Kurzdarmsyndrom kann die Ernährung langfristig eine besondere Herausforderung sein – aber mit spezialisierter Begleitung meistern Familien auch das.
Wie lange dauert die Behandlung?
Die Nahrungspause dauert in der Regel 7 bis 14 Tage, danach wird die Nahrung über Wochen schrittweise wieder aufgebaut. Die Gesamtdauer hängt stark vom Schweregrad ab.
Kann NEC wiederkommen?
Das ist selten – die Rückfallrate liegt unter fünf Prozent. Nach einer überstandenen NEC wird der Nahrungsaufbau besonders vorsichtig gestaltet.
Kann ich als Mama etwas tun?
Ja – und das ist vielleicht die wichtigste Botschaft: Deine Muttermilch ist der beste Schutz vor NEC. Auch wenn dein Baby auf der Intensivstation liegt und vielleicht noch nicht trinken kann – pumpe so früh wie möglich ab. Jeder Tropfen zählt.
Soll ich auch während der Nahrungspause weiter abpumpen?
Unbedingt. Auch wenn dein Baby aktuell keine Milch bekommt, ist es wichtig, die Milchproduktion aufrechtzuerhalten. So steht deine Milch sofort bereit, sobald der Kostaufbau wieder beginnt.
Gibt es Probiotika auch für zu Hause?
Nach der Entlassung sind Probiotika meist nicht mehr notwendig. Wenn dein Kinderarzt sie empfiehlt – etwa bei einer längeren Antibiotika-Therapie – frag gezielt nach einem geeigneten Präparat.
Welche Spätfolgen muss ich beobachten?
Achte auf Wachstum, Gewichtsentwicklung, Bauchschmerzen und Stuhlverhalten. Bei wiederkehrenden Beschwerden – etwa Verdauungsproblemen oder schlechtem Gedeihen – lass dein Kind beim Kinderarzt oder im SPZ untersuchen.
Dieser Artikel dient der allgemeinen Information und ersetzt keine ärztliche Beratung. Bitte sprich mit dem Behandlungsteam deines Kindes, wenn du Fragen zur NEC hast.