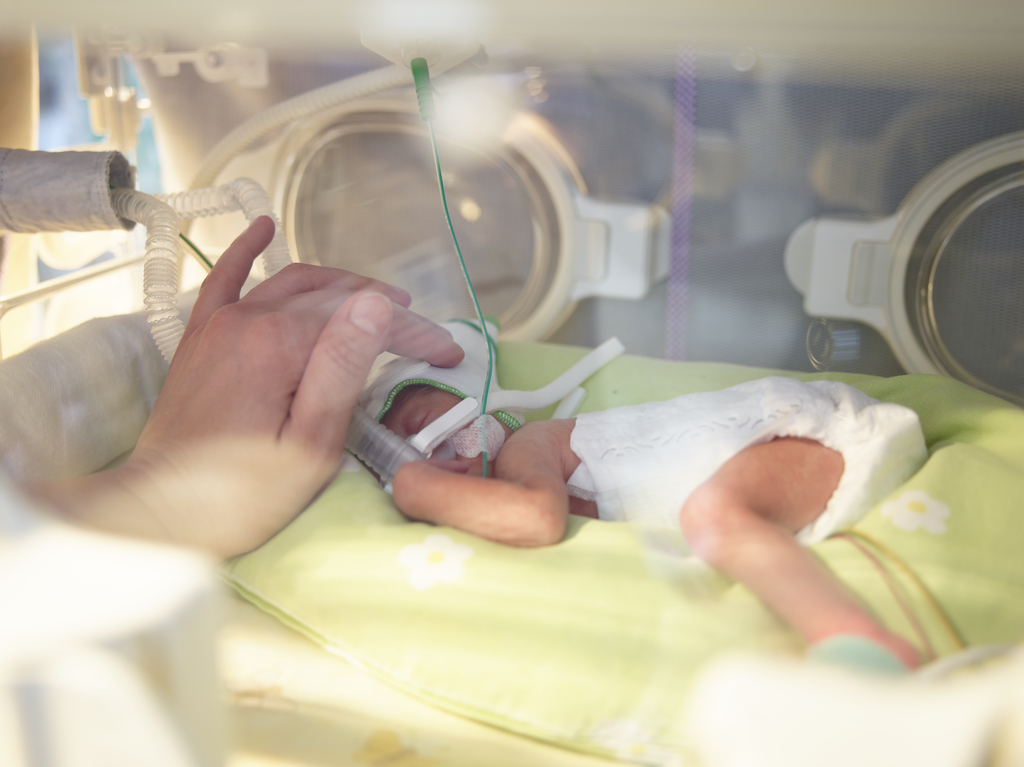
Wenn Du zum ersten Mal die Neonatologie betrittst, kann der Anblick überwältigend sein. Überall Monitore, Schläuche, leise piepende Geräte — und mittendrin Dein Kind, winzig und verkabelt. Das ist ein Moment, der vielen Eltern den Boden unter den Füßen wegzieht. Aber hinter jedem einzelnen Gerät steckt ein konkreter Zweck: Dein Frühchen zu schützen, zu überwachen und auf seinem Weg zu unterstützen.
Dieser Artikel erklärt Dir die wichtigsten Geräte und Hilfsmittel, die auf einer neonatologischen Intensivstation zum Einsatz kommen — sachlich, verständlich und aus der Perspektive von Eltern, die genau das wissen möchten, was Du jetzt wissen willst.
Monitore — die ständigen Begleiter
Das Erste, was Dir auf der Intensivstation auffallen wird, sind die Monitore. Jedes Frühchen auf der Neonatologie wird kontinuierlich überwacht. Auf dem Bildschirm siehst Du in der Regel drei Werte:
Herzfrequenz: Wird über kleine Elektroden auf der Brust Deines Kindes gemessen. Bei Frühgeborenen liegt die normale Herzfrequenz zwischen 120 und 160 Schlägen pro Minute. Kurzfristige Abweichungen — sogenannte Bradykardien (Verlangsamungen) — kommen bei Frühchen häufig vor und sind meist ein Zeichen der Unreife des Nervensystems.
Sauerstoffsättigung: Ein kleiner Sensor, der wie ein Pflaster um den Fuß oder die Hand Deines Babys gewickelt wird (Pulsoximeter), misst, wie viel Sauerstoff im Blut ist. Zielwerte liegen je nach Gestationsalter meist zwischen 90 und 95 Prozent.
Atemfrequenz: Wird über dieselben Elektroden erfasst wie die Herzfrequenz. Der Monitor erkennt, wenn Dein Kind eine Atempause macht — eine sogenannte Apnoe. Bei Frühgeborenen sind kurze Atempausen häufig und werden engmaschig beobachtet.
In der ersten Zeit kann zusätzlich die Körpertemperatur über einen Hautsensor kontinuierlich gemessen werden. Und ja: Die Monitore piepen. Oft. Das kann belastend sein — aber nicht jeder Alarm bedeutet, dass etwas Ernstes passiert. Viele Alarme werden durch Bewegungen Deines Kindes ausgelöst oder weil ein Sensor verrutscht ist. Das Pflegeteam kennt die Unterschiede und reagiert entsprechend. In unserem Artikel zu Alarmen und Monitoring erfährst Du mehr darüber, was die verschiedenen Signaltöne bedeuten.
Inkubator und Wärmebett
Die meisten Frühgeborenen liegen in den ersten Tagen oder Wochen in einem Inkubator — einem geschlossenen, durchsichtigen Kasten, der von außen betrachtet etwas an ein Terrarium erinnert. Aber dieser Kasten leistet weit mehr, als man auf den ersten Blick sieht.
Wärmeregulation: Frühchen haben noch zu wenig Unterhautfettgewebe, um ihre Körpertemperatur selbst stabil zu halten. Der Inkubator hält eine konstante Umgebungstemperatur — meist zwischen 32 und 36 Grad Celsius, je nach Gewicht und Reifegrad Deines Kindes. Ein Hauttemperatursensor steuert die Heizung automatisch.
Luftfeuchtigkeit: Besonders bei sehr unreifen Frühchen (unter 28 SSW) wird die Luftfeuchtigkeit im Inkubator auf 60 bis 80 Prozent eingestellt, um den Flüssigkeitsverlust über die noch sehr dünne Haut zu reduzieren. Mit zunehmender Hautreife wird die Feuchtigkeit schrittweise gesenkt.
Schutz vor Reizüberflutung: Im Sinne der entwicklungsfördernden Pflege (NIDCAP) schützt der Inkubator Dein Kind auch vor zu viel Licht und Lärm. Viele Stationen decken den Inkubator mit einem Tuch ab, um eine ruhige, abgedunkelte Umgebung zu schaffen.
Sobald Dein Kind seine Temperatur stabiler halten kann — oft ab einem Gewicht von etwa 1.600 bis 1.800 Gramm — wird es in ein offenes Wärmebett umgebettet. Das ist eine offene Liegefläche mit einer Wärmelampe darüber (Radiant Warmer). Der Vorteil: Du hast freieren Zugang zu Deinem Kind, und die Pflege wird einfacher. Der Umzug vom Inkubator ins Wärmebett ist ein schöner Meilenstein auf dem Weg zur Entlassung.
Atemunterstützung und Beatmung
Viele Frühgeborene brauchen nach der Geburt Unterstützung beim Atmen. Wie viel Hilfe nötig ist, hängt vor allem vom Gestationsalter und vom Zustand der Lunge ab. Die moderne Neonatologie setzt dabei — wann immer möglich — auf schonende, nicht-invasive Methoden.
CPAP — die häufigste Atemhilfe
CPAP steht für Continuous Positive Airway Pressure — ein kontinuierlicher positiver Atemwegsdruck. Über eine kleine Nasenmaske oder kurze Nasenstutzen (Prongs) wird ein leichter Überdruck erzeugt, der die Lungenbläschen beim Ausatmen offen hält. Dein Kind atmet dabei selbst — das CPAP-Gerät unterstützt nur. Diese Methode ist heute die Erstlinientherapie bei Frühgeborenen mit Atemnot und wird auf praktisch jeder Neonatologie eingesetzt.
High-Flow-Nasenkanüle (HFNC)
Eine weitere Form der nicht-invasiven Atemunterstützung ist die High-Flow-Nasenkanüle. Dabei wird angewärmte und befeuchtete Luft mit einem höheren Fluss über dünne Nasenstutzen gegeben. HFNC wird häufig eingesetzt, wenn Dein Kind vom CPAP entwöhnt wird, oder als Alternative, wenn das Kind das CPAP nicht gut toleriert.
NIPPV — nasale Überdruckbeatmung
NIPPV (Nasal Intermittent Positive Pressure Ventilation) ist eine Zwischenstufe: Zusätzlich zum kontinuierlichen Druck gibt das Gerät in regelmäßigen Abständen kurze Druckstöße über die Nasenmaske, die die Einatmung unterstützen. Das Kind atmet weiterhin selbst, bekommt aber etwas mehr Hilfe als beim reinen CPAP.
Invasive Beatmung — SIMV und konventionelle Beatmung
Wenn die nicht-invasiven Methoden nicht ausreichen, kann eine invasive Beatmung nötig werden. Dabei wird ein dünner Schlauch (Tubus) über Mund oder Nase in die Luftröhre eingeführt, und ein Beatmungsgerät übernimmt einen Teil der Atemarbeit.
SIMV steht für Synchronized Intermittent Mandatory Ventilation — eine assistierte Beatmungsform, bei der das Gerät eine bestimmte Anzahl von Atemzügen pro Minute vorgibt und diese mit den Eigenatmungsversuchen Deines Kindes synchronisiert. Zwischen den maschinellen Atemzügen kann Dein Kind selbstständig atmen. SIMV ist also keine „vollständige Übernahme" der Atmung, sondern eine Unterstützung, die sich am Atemrhythmus Deines Babys orientiert.
Hochfrequenzoszillation (HFOV)
Bei schwerstkranken Frühchen oder wenn die konventionelle Beatmung nicht ausreicht, kann eine Hochfrequenzbeatmung zum Einsatz kommen. Das Gerät erzeugt sehr schnelle, kleine Schwingungen (bis zu 900 pro Minute), die den Gasaustausch in der Lunge ermöglichen, ohne die empfindlichen Lungenbläschen durch große Druckunterschiede zu schädigen. Der Brustkorb Deines Kindes vibriert dabei sichtbar — das sieht ungewohnt aus, ist aber eine bewährte Methode.
Surfactant
Surfactant ist eine Substanz, die reife Lungen selbst produzieren und die dafür sorgt, dass die winzigen Lungenbläschen beim Ausatmen nicht zusammenfallen. Bei sehr früh geborenen Kindern ist die Eigenproduktion oft noch nicht ausreichend. In diesem Fall kann Surfactant direkt in die Atemwege gegeben werden — entweder über den Beatmungstubus oder über eine schonendere Methode (LISA — Less Invasive Surfactant Administration), bei der ein dünner Katheter kurz in die Luftröhre eingeführt wird, während das Kind am CPAP weiteratmet.
Ausführliche Informationen zu allen Beatmungsmethoden findest Du in unserem Artikel zu den Formen der Beatmung bei Frühgeborenen.
Ernährung über die Sonde
Da der Saugreflex erst zwischen der 32. und 36. Schwangerschaftswoche reift, können die meisten Frühchen anfangs nicht selbstständig trinken. Die Ernährung erfolgt deshalb über eine Sonde — einen dünnen, weichen Kunststoffschlauch.
Nasogastrale Sonde: Die häufigste Form. Der Schlauch wird über die Nase durch die Speiseröhre bis in den Magen vorgeschoben und mit einem kleinen Pflaster auf der Wange fixiert. Die Sonde wird in der Regel alle drei bis fünf Tage gewechselt.
Orogastrale Sonde: Der Schlauch wird über den Mund eingeführt. Diese Variante wird manchmal bevorzugt, wenn die Nasenatmung nicht eingeschränkt werden soll — etwa bei gleichzeitiger CPAP-Therapie.
Über die Sonde kann Muttermilch, Spenderinnenmilch oder spezielle Frühgeborenennahrung gegeben werden — entweder als Bolusgabe (eine bestimmte Menge über 15 bis 30 Minuten per Schwerkraft oder Spritze) oder als kontinuierliche Gabe über eine Ernährungspumpe bei sehr empfindlichen Kindern.
Wenn die Sondenernährung voraussichtlich länger als vier bis sechs Wochen dauert — etwa bei schweren Schluckstörungen — kann eine PEG-Sonde in Betracht gezogen werden, die durch die Bauchdecke direkt in den Magen führt.
Mehr zur Sondenernährung, zum Übergang zum Stillen und zur Sondenentwicklung findest Du in unserem ausführlichen Artikel zur Magensonde beim Frühchen.
Zugänge: Katheter und Perfusor
Um Medikamente, Flüssigkeit und Nährstoffe sicher und genau dosiert verabreichen zu können, braucht Dein Frühchen einen venösen Zugang. Je nach Situation kommen verschiedene Katheterarten zum Einsatz:
Periphere Venenverweilkanüle: Ein dünner Zugang in eine Vene an Hand, Fuß oder Kopf — die einfachste Form, die bei kurzfristigem Bedarf verwendet wird.
Nabelvenenkatheter (NVK): Direkt nach der Geburt kann über die Nabelvene ein Katheter eingeführt werden. Das ist schmerzarm, weil die Nabelschnur keine Schmerznerven hat. Der NVK wird meist in den ersten Lebenstagen verwendet.
Nabelarterienkatheter (NAK): Wird über eine Nabelarterie gelegt und ermöglicht neben der Medikamentengabe auch die kontinuierliche Blutdruckmessung und schmerzfreie Blutentnahmen.
PICC-Line (peripherally inserted central catheter): Ein dünner, langer Katheter, der über eine Armvene bis in die Nähe des Herzens vorgeschoben wird. Er eignet sich für längerfristige intravenöse Ernährung (parenterale Ernährung) und Medikamentengabe.
Die Medikamente und Infusionen werden über einen Perfusor (Spritzenpumpe) verabreicht. Dieses Gerät steuert exakt, welche Menge in welchem Zeitraum gegeben wird — auf den Milliliter und die Minute genau. So können auch kleinste Dosen sicher und gleichmäßig verabreicht werden, was bei Frühgeborenen mit einem Körpergewicht von manchmal unter 1.000 Gramm lebenswichtig ist.
Phototherapie — die Bilirubin-Lampe
Gelbsucht (Hyperbilirubinämie) ist bei Frühgeborenen sehr häufig. Die unreife Leber kann den Blutfarbstoff Bilirubin noch nicht schnell genug abbauen, weshalb sich die Haut und manchmal auch die Augen gelblich verfärben. Behandelt wird mit Phototherapie: Dein Kind liegt unter einer speziellen blauen Lampe (oder auf einer Lichtmatte), deren Wellenlänge das Bilirubin in der Haut so verändert, dass der Körper es leichter ausscheiden kann. Die Augen werden dabei mit einer Schutzbrille abgedeckt. In den allermeisten Fällen normalisieren sich die Werte innerhalb weniger Tage.
Absaugung
Gerade in der ersten Zeit oder wenn Dein Kind beatmet wird, kann es nötig sein, Sekret aus Mund, Nase oder den Atemwegen abzusaugen. Das geschieht mit einem Absauggerät und einem dünnen, sterilen Katheter. Es sieht und klingt unangenehm, ist aber eine notwendige Maßnahme, die Deinem Kind die Atmung erleichtert — besonders wenn es noch zu schwach ist, um selbstständig abzuhusten.
Bei intubierten Kindern kommt häufig ein geschlossenes Absaugsystem zum Einsatz. Dabei muss der Beatmungsschlauch nicht jedes Mal getrennt werden, was schonender ist und das Infektionsrisiko senkt.
Was Du als Elternteil tun kannst
Zwischen all den Geräten und Kabeln kann es sich so anfühlen, als hättest Du keinen Platz in diesem System. Aber das Gegenteil ist wahr: Du bist für Dein Kind der wichtigste Mensch auf dieser Station.
Känguruhen: Sobald der Zustand Deines Kindes es erlaubt, kannst Du es auf Deine nackte Brust legen — Haut an Haut. Das stabilisiert Herzfrequenz und Atmung, fördert die Gewichtszunahme und stärkt die Bindung. Die Weltgesundheitsorganisation empfiehlt Kangaroo Care so früh und so oft wie möglich.
Stimme und Nähe: Dein Kind kennt Deine Stimme aus der Schwangerschaft. Sprich leise mit ihm, sing ihm etwas vor oder lies ihm vor. Du kannst eine Sprachaufnahme auf dem Handy machen und sie dem Pflegeteam geben, damit Dein Baby Deine Stimme auch hören kann, wenn Du nicht da bist.
Nestchen und Begrenzung: Viele Frühchen fühlen sich in dem für sie riesigen Inkubator verloren — sie waren es im Bauch eng und begrenzt gewöhnt. Gerollte Tücher oder spezielle Lagerungshilfen, die ein Nestchen formen, können helfen. Das Pflegeteam zeigt Dir, wie Du Dein Kind gut und sicher lagern kannst.
Eigener Geruch: Ein von Dir getragenes Tuch oder eine Mullwindel in den Inkubator zu legen, gibt Deinem Kind Vertrautheit. Der Geruch der Eltern hat nachweislich einen beruhigenden Effekt.
Sondieren lernen: Auf vielen Stationen dürfen Eltern die Bolusgabe über die Sonde selbst übernehmen. Das gibt Dir Sicherheit und bereitet auf die Zeit nach der Entlassung vor.
Feste Zeiten vereinbaren: Für Euch und das Pflegeteam ist es hilfreich, wenn Ihr feste Zeiten zum Pflegen, Füttern und Kangüruhen vereinbart. Viele Stationen haben dafür Pläne oder Tafeln, in die Ihr Euch eintragen könnt. So vermeidet Ihr, dass Euer Kind gerade frisch versorgt wurde, wenn Ihr kommt.
Einen umfassenden Überblick über die Station bekommt Ihr auch in unserem virtuellen Rundgang durch die Intensivstation.
Dieser Artikel dient der allgemeinen Information und ersetzt keine ärztliche Beratung. Besprich alle Fragen zur medizinischen Versorgung Deines Frühchens mit dem Behandlungsteam auf der Neonatologie.